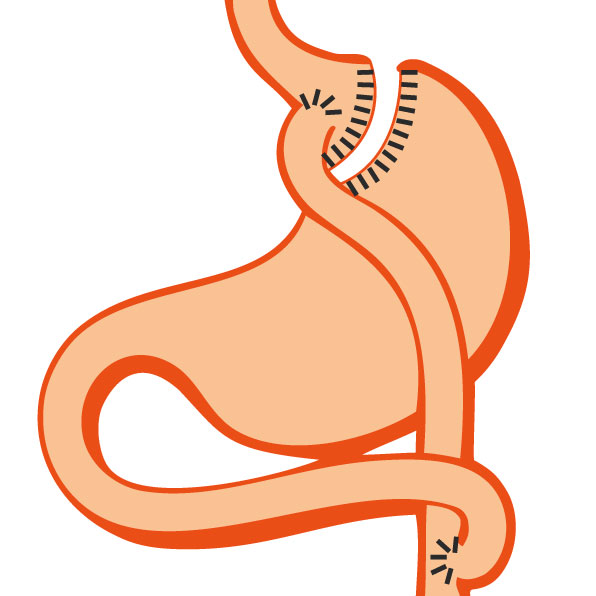
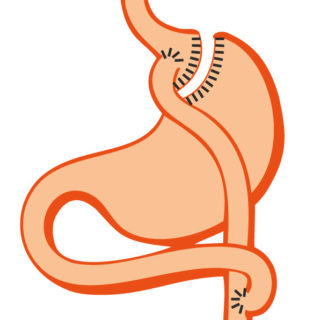
L’intervention du bypass gastrique consiste à combiner un effet restrictif en réduisant le volume de l’estomac de façon à obtenir une poche, à un effet de malabsorption en réalisant la création d’une jonction directe par sutures entre la poche d’estomac et l’intestin grêle (anastomose gastrojéjunale). Le volume du bol alimentaire est réduit, et tous les aliments ingérés ne sont pas complètement digérés car ils passent directement dans la partie moyenne distale de l’intestin grêle, le reste de l’intestin ne servant plus qu’à véhiculer les sécrétions biliaires, pancréatiques et gastriques. Avec un régime équilibré et un suivi, le transit est habituellement de 1 à 2 selles le matin par jour.
Schématiquement, les aliments sont mastiqués, ingérés et broyés dans l’estomac, puis absorbés dans l’intestin grêle dont la longueur varie de 2,5 à 3,5 m selon les individus.
le Bypass gastrique en Y
Historiquement, le bypass sur anse en Y a été décrit vers la fin des années 1960 aux Etats Unis, avec d’excellents résultats car il existe une perte de plus de 50% de l’excès de poids, avec un bon contrôle voire une disparition du diabète, de l’hypertension artérielle, des apnées du sommeil et des troubles lipidiques.
Avantages et inconvénients du bypass gastrique
Le bypass peut entraîner une perte de poids très importante, en moyenne, de 50 à 70% de l’excès de poids soit environ 35 à 40 kg.
Le bypass est une intervention complexe, avec une hospitalisation de 4 à 6 jours en moyenne.
La dénutrition et les carences vitaminiques ne sont pas rares.
- une supplémentation orale en vitamines et oligo éléments est indispensable, à vie. En effet, certains troubles neurologiques graves ont été décrits chez des patients ayants arrêté le prise de compléments vitaminiques. Malgré ces apports, des carences peuvent tout de même survenir (Fer, vitamines D et B9) et peuvent nécessiter des apports supplémentaire voire des perfusions ponctuelles
L’absorption de l’alcool est plus rapide, ce qui contribue à en consommer moins.
Résultats sur les comorbidités : rémission du diabète dans plus de 90% % des cas à 1 an de l’intervention, amélioration du reflux gastro-oesophagien dans 85% des cas, amélioration voire disparition du traitement pour l’hypertension artérielle et les apnées du sommeil.
Certains troubles fonctionnels digestifs sont possibles :
- un dumping syndrome : l’ingestion d’aliments très sucrés en quantité importante (surtout en dehors des repas) entraîne une sensation de malaise général, avec bouffées de chaleur et l’impression imminente de s’évanouir, obligeant parfois les patients à s’allonger. A ne pas confondre avec une hypoglycémie
- une diarrhée pressante en cas d’ingestion d’aliments trop gras (beurre, crème, glaces, fritures, mayo …)
Les habitudes alimentaires doivent être modifiées : 3 repas par jour, exceptionnellement une à 2 collations, limiter les laitages.
Un suivi régulier par une équipe multi disciplinaire est obligatoire, avec des bilans sanguins régulières.
Complications
Les complications du bypass sont heureusement rares, mais sont importantes à connaître.
En per et postopératoire immédiat :
- des complications opératoires sont possibles : perforation, hémorragie, adhérences intestinales (favorisées par les antécédents chirurgicaux) rendant impossible l’ascension d’une anse intestinale jusqu’à l’estomac (et donc la création d’une jonction entre l’estomac et l’intestin)
- Risque de fistule (désunion) au niveau de l’estomac ou au niveau de l’anastomose gastrojéjunale (jonction entre l’estomac et l’intestin), nécessitant une réintervention
- complications hémorragiques, qui peuvent nécessiter de transfuser et de réintervenir
Ce sont des complications graves, qui peuvent mettre en jeu le pronostic vital. Elles sont plus fréquentes en cas d’antécédent d’anneau, de diabète et de tabagisme chronique.
Les phlébites et les embolies pulmonaires sont prévenues par l’utilisation de médicaments anti-coagulants et le port de chaussettes de contention.
Complications à distance de l’intervention
- des carences nutritionnelles peuvent survenir, pouvant conduire à un état de dénutrition sévère : dans certains cas, il peut être nécessaire de réintervenir pour supprimer le bypass
- ulcères gastrique et/ou anastomotique gastrojéjunale, pouvant se compliquer d’une perforation et d’une péritonite, favorisés par la prise de médicaments anti-inflammatoires et le tabagisme
- une sténose (rétrécissement) au niveau de l’anastomose gastrojéjunale, pouvant nécessiter dilatation voire réintervention
- une occlusion intestinale, pouvant indiquer de réintervenir rapidement
- lithiase vésiculaire (apparition de calculs dans la vésicule), favorisée par une importante et rapide perte pondérale, pouvant nécessiter de retirer la vésicule en cas de crises douloureuses récidivantes
Echec du bypass
Rarement l’échec est complet, défini par : pas de perte de poids ou perte minime (10 à 20 kgs), favorisée par l’ingestion en quantité importante d’aliments liquides (soupes trop riches par exemple) ou grignotages compulsifs toute la journée.
On parle également d’échec quand le confort alimentaire est très diminué, que les règles hygièno-diététiques trop rigoureuses
Les causes fréquentes d’échecs sont :
- L’absence de suivi médical par une équipe expérimentée
- Pas de modifications du comportement alimentaire
- Pas de reprise d’une activité physique régulière.
Ces échecs soulignent l’importance du bilan avant l’intervention, la bonne connaissance des contraintes alimentaires et des résultats escomptés du bypass gastrique.
Je suis intéressé – Je fais le test : IMC Bypass gastrique |